Peritoneālās dialīzes uzsākšanas izvērtēšana nefroloģijas centrā
Kopsavilkums
Darba mērķis ir izvērtēt hroniskas nieru slimības (HNS) 5. stadijas pacientu peritoneālās dialīzes uzsākšanas veidu (akūts vai plānveida), komplikāciju biežumu un hospitalizācijas ilgumu, kā arī akūti sāktas dialīzes iemeslus.
Materiāls un metodes. Lai realizētu noteikto mērķi, pētījumā bija iekļauti 43 pacienti, kuri uzsāka peritoneālo dialīzi kā pirmo nieru aizstājterapijas metodi 2012. un 2013. gadā. Pacientus iedalīja divās grupās atkarībā no peritoneālās dialīzes sākšanas veida, proti, akūti vai plānveidā uzsākta dialīze. Darba gaitā tika salīdzināts abu pacientu grupu komplikāciju biežums, hospitalizācijas ilgums, kā arī noteikti akūti uzsāktas PD iemesli.
Dati statistiski analizēti, izmantojot datorprogrammas Microsoft Office Excel un IBM SPSS.
Rezultāti. 62,8 % pacientu uzsāk dialīzi akūtā veidā, biežākie iemesli novēloti sāktai dialīzei ir strauji progresējoša nieru mazspēja un urēmiska intoksikācija. No visiem akūti sāktas peritoneālās dialīzes pacientiem pastāvīgā nefrologa uzraudzībā bija 48,1 %. Pētījumā konstatēts, ka akūti sāktas peritoneālās dialīzes grupā ir vērojama tendence biežākai agrīno PD komplikāciju attīstībai – 48,1 % pret 43,8 %. Savukārt hospitalizācijas ilgums plānveidā sāktas PD grupā ir īsāks nekā akūti uzsāktas PD pacientu grupā – 26,06 dienas pret 41,33 dienām.
Secinājumi. Lielākā daļa hroniskas nieru mazspējas slimnieku dialīzi uzsāk novēloti, pat pacientiem, kuri atrodas nefrologa uzraudzībā, konstatēts novēlots nieru aizstājterapijas sākums. Tāpat var secināt, ka pacientiem ar akūtu peritoneālās dialīzes sākumu agrīno komplikāciju attīstības risks nav lielāks, turpretim uzturēšanās slimnīcā ir ilgāka, tāpēc, laicīgi plānojot peritoneālās dialīzes sākumu, iespējams samazināt hospitalizācijas ilgumu, ka arī ārstēšanas izmaksas.
Ievads
Hroniska nieru slimība (HNS) ir nopietna sabiedrības veselības problēma visā pasaulē. Pēc iedzīvotāju izmeklējumu datiem ir aprēķināts, ka apmēram 6% no pieaugušo populācijas Amerikas Savienotajās Valstīs ir hroniskas nieru slimības pirmā un otrā stadija un 4,5% iedzīvotāju – trešā un ceturtā stadija [3].
Pēc pēdējiem ASV Nieru slimnieku reģistra (United States Renal Data System – USRDS) datiem 2011. gadā ASV prevalence dialīzes populācijā sastādīja 430 273 pacienti un 185 626 pacienti ar funkcionējošu nieres transplantātu. Kopējais prevalences pieaugums nieru aizstājterapijas pacientu populācijā gada laikā ir 3,4 %, kas ir vismazākais pieaugums pēdējo 30 gadu laikā. Nieru aizstājterapijas pacientu skaits 2011. gadā samazinājās par 1,5 %, salīdzinot ar 2010. gadu – 115 643 pret 117 377 jaunu pacientu terminālas nieru mazspējas stadijā [28].
ASV Nieru slimnieku reģistra dati liecina par augstu dialīzes slimnieku mirstību – tikai 52 % hemodialīzes un 61 % peritoneālās dialīzes pacientu ir dzīvi trīs gadu laikā pēc nieru aizstājterapijas (NAT) sākuma 2006. gadā. Mirstība dialīzes pacientu grupā virs 65 gadu vecuma ir 314 gadījumi uz 1000 slimnieku gadiem, kas ir 6,5–7,9 reizes lielāka nekā vispārējā populācijā. Visbiežākie nāves cēloņi ir sirds un asinsvadu slimības un infekcijas [28].
HNS saistīta ar nozīmīgu saslimstību, mirstību un finansiālo slogu, kā arī dārgu ārstēšanu, sākot nieru aizstājterapiju. Ārstēšanas izmaksas hroniskas nieru mazspējas slimniekiem ASV 2011. gadā palielinājās līdz 3,68 miljardiem dolāru – par 6,8 % vairāk nekā 2010. gadā. Viena hemodialīzes pacienta ārstēšanas izmaksas 2011. gadā bija 87 945 dolāru – par 0,28 % mazāk nekā 2010. gadā. Peritoneālās dialīzes pacientiem tendence ir pretēja – izmaksas palielinājās par 6,6 %, t. i., 71 630 dolāru gadā uz vienu pacientu [28].
2010. gadā jauno NAT pacientu skaits Latvijā bija 107,7 slimnieku uz vienu miljonu iedzīvotāju, turpretim 2011. gadā – 86,5. 2011. gadā ar dažādām nieru aizstājterapijas metodēm Latvijā tika ārstēti 904 pacienti jeb 517,8 uz vienu miljonu Latvijas iedzīvotāju. No tiem ar peritoneālo dialīzi tika ārstēts 81 (9,0 %), ar hemodialīzi – 341 (37,7 %) cilvēks, bet funkcionējošs nieru transplantāts bija 482 (53,3 %) pacientiem. Biežākie hroniskas nieru mazspējas cēloņi Latvijā ir glomerulonefrīts (35,8 %), pielonefrīts (14,0 %) un diabētiska nefropātija (10,5 %) [9, 10].
Indivīdiem ar progresējošu hronisku nieru slimību nepieciešama sagatavošanās nieru aizstājterapijai. Aprūpes plānu izstrādāšana un īstenošana ir ilglaicīgs un komplicēts process [4]. Būtiska nozīme ir pacientu apmācībai, lai viņi varētu attālināt brīdi, kad jāsāk nieru aizstājterapija. Apmeklējot ģimenes ārstu vai nefrologu, pacientam tiek izstrādāta individuāla programma, lai saglabātu viņa veselību. Pacienti īpaši tiek izglītoti par uzturu, anēmijas cēloņiem, dzelzs deficītu un ar slimību saistītām kaulu problēmām.
Nav precīzi noteikts laiks, kad pacients ir jānosūta uz pirmsdialīzes konsultāciju, bet vēlamais laiks ir 4–6 mēneši pirms paredzamā dialīzes sākuma, lai pacientam un viņa ģimenei būtu pietiekami daudz laika sagatavoties dialīzei, izvēlēties piemērotāko metodi, kā arī izveidot pastāvīgu pieeju izvēlētajai NAT metodei. Tomēr ir diezgan grūti paredzēt precīzu laiku dialīzes uzsākšanai, ja pacientam ir HNS 4. stadijā, jo slimības progresēšanas ātrums katram pacientam ir individuāls. Tāpēc būtu lietderīgi nosūtīt pacientu uz pirmsdialīzes konsultāciju, ja GFĀ ir robežās no 15 līdz 20 ml/min/1,73 m2 [16].
Slimniekiem ar hronisku nieru slimību, kuriem paša nieru funkcijas nav pietiekamas dzīvības nodrošināšanai, ir pieejamas trīs nieru aizstājterapijas metodes: nieres transplantācija, hemodialīze un peritoneāla dialīze (PD). Nieres transplantācija ir labākā NAT metode, nodrošina augstu dzīves kvalitāti, un tai ir mazāks komplikāciju risks. Hemodialīze ir dialīzes pamatmetode, jo to tehniski var veikt lielākajai daļai pacientu, ar paveidiem tā ir lietojama gan akūtas, gan hroniskas nieru mazspējas gadījumā.
Peritoneālā dialīze ir jaunākā nieru aizstājterapijas metode. PD pasaulē tiek lietota vidēji 20% hroniskas dialīzes pacientu [2]. Tās lietošanas biežuma atšķirības nosaka veselības aprūpes finansēšanas modelis, tradīcijas un sociālie faktori. PD izmantošanas biežums plaši variē dažādās valstīs: 74 % – Honkongā, 49,4 % – Meksikā, ap 20 % – Dānijā un Zviedrijā, ap 5 % – Argentīnā un Čīlē, 3,6 % – Filipīnās un tikai 1,7 % – Bangladešā [28].
Latvijā PD programma izveidota 1994. gadā. Paula Stradiņa Klīniskās universitātes slimnīcā 18. martā tika implantēti PD katetri diviem hroniskas nieru mazspējas slimniekiem [2]. 2010. gadā Latvijā ar PD tika ārstēti 11,2 % no visiem NAT pacientiem, bet 2011. gadā PD prevalence samazinājās līdz 9%. Jaunu pacientu skaits 2010. gadā bija 36, bet 2011. gadā – tikai 14 pacienti [9, 10].
PD ir izvēles metode, iesākot NAT, jo pacientiem ilgāk saglabājas nieru reziduālā funkcija, tā ir lētāka, salīdzinot ar hemodialīzi, un tā ir ambulatora dialīzes metode – pacientiem ir brīvāks dzīves, ēšanas un šķidruma uzņemšanas režīms. Daļa nefrologu iesaka pēc 2–3 gadiem veikt nieres transplantāciju vai pāriet uz hemodialīzi [2].
Dati, kas iegūti no aprakstošiem pētījumiem un reģistru datiem, rāda, ka PD asociējas ar labiem klīniskiem iznākumiem, kas, protams, ir salīdzināms ar hemodialīzes iznākumu rezultātiem vidēji ilga novērojumu periodā [16]. 2003. gadā publicēts randomizēts pētījums – NECOSAD, kurā tiek salīdzināta HD un PD kā pirmās NAT uzsākšanas metodes. Pētījums parādīja, ka pacientiem, kuriem kā nieru aizstājterapijas metode bija izvēlēta PD, divu gadu dzīvildze ir lielāka, salīdzinot ar HD metodi, bet šī starpība nav ļoti nozīmīga. Pēc diviem gadiem mirstības rādītājs PD pacientiem sāk pieaugt, līdz ar to samazinās relatīvais mirstības risks pacientiem ar HD. Īpaši lielāks mirstības risks PD grupā, salīdzinot ar HD grupu, ir pacientiem, kuri ir vecāki par 60 gadiem, un ārstēšanas laiks ir ilgāks par diviem gadiem. Kopumā 5 gadu dzīvildze pacientiem ar PD ir labāka nekā pacientiem ar HD. Pētījumā tika konstatēts, ka PD pacientiem ir labāka nieru reziduāla funkcija. Augsts diastoliskais asinsspiediens, proteinūrija, hipotensija un dehidratācija hemodialīzes laikā ir faktori, kas, visticamāk, ir saistīti ar ātrāku nieru atlieku funkcijas samazināšanos. Savukārt labāka nieru reziduāla funkcija asociējas ar augstāku dzīves kvalitāti un ilgāku dzīvildzi. Šajā pētījumā tika vērtēta arī pacientu dzīves kvalitāte – QALY. Nav pārsteigums, ka pacientiem jau pirms dialīzes uzsākšanas dzīves kvalitāte ir zemāka nekā vidēji populācijā. Tas ir saistīts ar fiziskās funkcionēšanas ierobežojumiem, psiholoģiskām un mentālām pārmaiņām, garīgo labklājību, sāpju intensitāti, kā arī ar blakusslimībām, hemoglobīna līmeni, nieru atlieku funkciju. Analīzes gaitā tika noteikts, ka PD pacientiem, salīdzinot ar pacientiem, kuri veic HD, fiziskā dzīves kvalitāte ir nedaudz zemāka, savukārt psiholoģiskā un mentālā dzīves kvalitātē atšķirību nav [5].
Optimāls laiks dialīzes uzsākšanai pacientiem ar hronisko nieru slimību vēl joprojām nav skaidri noteikts, un pasaules nefrologi uzskata šo neprecizitāti par vienu no galvenajiem ar dialīzi saistītajiem jautājumiem. Ir noteiktas absolūtas indikācijas dialīzes sākumam – azotēmija ar urēmisko intoksikāciju, dzīvībai bīstama hiperkaliēmija, diurētisko līdzekļu rezistenta hiperhidratācija, smaga metaboliska acidoze [14, 24]. Debates izraisa laicīgs dialīzes sākums, kad vēl nav attīstījusies absolūto indikāciju simptomātika.
1997. gadā ASV Nacionālā Nieru fonda vadlīnijas rekomendēja uzsākt dialīzi, kad GFĀ ir 10,5 ml/min [20]. 2006. gadā šīs vadlīnijas tika atjaunotas, norādot, ka jāņem vērā ieguvumi, riski un priekšrocības, uzsākot nieru aizstājterapiju pacientiem ar GFĀ < 15 ml/min, kā arī atzīmēja, ka NAT sākums ar GFĀ > 15 ml/min ir pamatots pacientiem ar nopietnām blakusslimībām un / vai urēmijas simptomiem [7]. Kanādas Nefroloģijas biedrība iesaka sākt dialīzi, ja GFĀ < 12 ml/min ar nosacījumu, ka NAT var atlikt, ja nav urēmijas simptomu un / vai malnutrīcijas [6]. Austrālijas vadlīnijās norādīts, ka dialīze jāuzsāk, ja GFĀ sasniedz 10 ml/min ar malnutrīcijas un / vai urēmijas simptomiem un GFĀ < 10 ml/min pacientiem bez urēmijas simptomiem un malnutrīcijas [27].
2010. gadā publicēts randomizēts IDEAL pētījums, kurā tika analizētas divas pacientu grupas: agrīni uzsākta dialīze (GFĀ 10–14 ml/min) un vēlīni uzsākta dialīze (GFĀ 5–7 ml/min). Analīzes laikā vērtēja šādus parametrus – jebkura iemesla izraisīta nāve, kardiovaskulārie notikumi (kardiovaskulāra nāve, neletāls miokarda infarkts, neletāls insults, transitīva išēmijas lēkme, no jauna radusies stenokardija), infekciozi sarežģījumi (nāve vai hospitalizācija infekcijas dēļ), dialīzes komplikācijas (dialīzes katetra mehāniskās vai infekciozās komplikācijas, dialīzes piekļuves maiņas nepieciešamība, hospitalizācija šķidruma elektrolītu maiņas traucējumu rezultātā). Šī pētījuma rezultāti parādīja, ka agrīni sāktai dialīzei pacientiem ar hronisko nieru slimību nav saistības ar labākiem klīniskiem iznākumiem un ilgāku dzīvildzi [8].
Kanādas pētījumā STARRT vērtēja pacientu pirmsdialīzes aprūpes ilgumu un dialīzes uzsākšanas laiku. Pētījumā tika pierādīts, ka suboptimāls dialīzes sākums (dialīze nav uzsākta ambulatori un nav pastāvīgas NAT pieejas – PD katetra vai AV fistulas) asociējas ar augstāku mirstību, biežāku NAT metodes maiņu, kā arī ilgāku hospitalizāciju. Pētījumā secināts, ka pacienti, kas atrodas nefrologa uzraudzībā ilgāk par 12 mēnešiem, un pacienti, kas nefrologa uzraudzībā atrodas īsāku laiku, vienādi bieži NAT uzsāk suboptimālā laikā. Pētījumā netika pierādītas priekšrocības agrīnai nefrologa uzraudzībai, ja dialīze tiek uzsākta novēloti [19].
STARRT pētījums parādīja, ka lielākā daļa pacientu NAT uzsāk novēloti, neskatoties uz agrīnu nefrologa uzraudzību, bet šis pētījums neidentificēja faktorus, kuri ietekmē dialīzes sākuma aizkavēšanos. Tāpēc 2013. gadā Stephanie Hughes un autoru kolektīvs publicēja darbu, lai papildinātu STARRT pētījuma rezultātus un noteiktu faktorus, kas ietekmē suboptimālā laikā sāktu NAT. Rezultāti parādīja, ka suboptimālā dialīzes sākuma iemesli pacientiem, kuri nefrologa uzraudzībā bija ilgāk par 12 mēnešiem, ir: 31 % gadījumu – ar pacientu saistīti iemesli, 31 % – akūta nieru mazspēja uz hroniskas nieru slimības fona, 16 % – ķirurģiska aizkavēšanās piemērotas dialīzes pieejas izveidošanā, 9 % gadījumu – novēlota lēmuma pieņemšana NAT uzsākšanai, 12 % – citi iemesli [13].
Neskatoties uz visām pieejamām vadlīnijām un rekomendācijām, dialīzes uzsākšanas laiks ir atvērts jautājums. Tā risināšanai jāapsver klīniskā simptomātika, kopējie vielmaiņas un hormonālie traucējumi, kā arī citi ar pacientu saistīti faktori. Protams, NAT laicīgā uzsākšanā ļoti liela loma ir arī paša pacienta līdzestībai [4].
Darba mērķis
Izvērtēt hroniskas nieru slimības 5. stadijas pacientu peritoneālās dialīzes uzsākšanas veidu (akūts vai plānveida), komplikāciju biežumu un hospitalizācijas ilgumu, kā arī akūti sāktas dialīzes iemeslus Paula Stradiņa Klīniskās universitātes slimnīcas Nefroloģijas centrā.
Materiāls un metodes
Pētījums veikts Paula Stradiņa Klīniskās universitātes slimnīcas Nefroloģijas centrā no 2012. gada 1. janvāra līdz 2013. gada 31. decembrim. Tika veikta retrospektīva peritoneālās dialīzes programmas datu analīze, izmantojot pacientu slimības vēstures un ambulatoro kartīšu datus.
Analīzē tika iekļauti visi incidentie pacienti, kas sāka PD kā pirmo nieru aizstājterapiju. Izslēgšanas kritērijs – PD uzsākšana pacientam ar iepriekšēju ilgstošu nieru aizstājterapiju (hemodialīze ilgāk par 30 dienām vai pēc nieres transplantācijas).
Visus pacientus iedalīja divās grupās: 1) plānveidā uzsākta PD, 2) akūti uzsākta PD. Plānveidā (laikus) uzsākta peritoneālā dialīze – laiks no peritoneālās dialīzes katetra implantācijas līdz PD sākumam ir 21 diena vai ilgāks. Akūti (suboptimālā laikā, novēloti, vēlīni) uzsākta PD – laiks no PD katetra implantācijas līdz PD sākumam ir mazāks par 21 dienu.
Tika analizēti šādi parametri:
- hroniskas nieru slimības cēloņi (pamatdiagnozes);
- pacientu demogrāfiskie dati – dzimums, vecums;
- akūti uzsāktas PD iemesli;
- nefrologa uzraudzība pirms dialīzes sākuma;
- PD kā pirmās nieru aizstājterapijas metodes izvēles iemesli;
- PD agrīno komplikāciju biežums – komplikāciju attīstība divu mēnešu laikā pēc PD uzsākšanas;
- hospitalizācijas ilgums PD katetra implantācijai, PD apmācībai un komplikāciju novēršanai.
Datu apstrādē un rezultātu interpretācijā tika izmantota Microsoft Office Excel 2007 un IBM SPSS 20.0 programma. Grupu parametrisko datu salīdzināšanai tika izmantots t-kritērijs (t-test), neparametrisko datu salīdzināšanai tika lietots Manna–Vitnija kritērijs (Mann–Whitney U test). Rezultāti tika uzskatīti par ticamiem, ja p bija ≤ 0,05.
Rezultāti
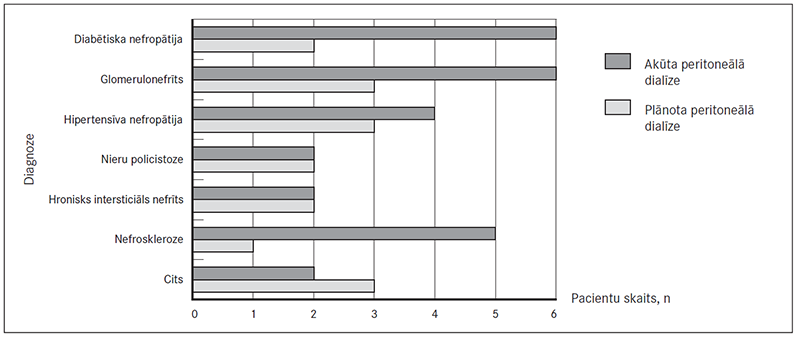
Pētījumā tika iekļauti 43 pacienti, kuri uzsāka peritoneālo dialīzi Paula Stradiņa Klīniskās universitātes slimnīcas Nefroloģijas centrā 2012. gadā (29 pacienti) un 2013. gadā (14 pacienti). No tiem 44 % bija sievietes un 56 % – vīrieši. Pacientu vidējais vecums – 58,5 gadi (no 20 līdz 83 gadiem). Hroniskas nieru slimības cēloņi pētījumā iekļautajiem pacientiem ir: hronisks glomerulonefrīts – 20,9 %, diabētiska nefropātija – 18,6 %, hipertensīva nefropātija – 16,3 %, nieru policistoze – 9,3 %, hronisks intersticiāls nefrīts – 9,3 %, dažādas izcelsmes nefroskleroze – 14,0 %, citi iemesli (mieloma, ankilozējošais spondiloartrīts ar sekundāru nieru amiloidozi, jauktas ģenēzes nefropātija) – 11,6 % (sk. 1. tab.).
Apskatītajā divu gadu periodā peritoneālo dialīzi plānveidā sāka 16 pacienti (37,2 %), akūti – 27 pacienti (62,8 %). Plānotas PD pacientu grupā visbiežākais hroniskas nieru mazspējas cēlonis ir hronisks glomerulonefrīts (18,8 %) un hipertensīva nefropātija (18,8 %). Grupā, kur PD bija sākta akūti, galvenie nieru mazspējas cēloņi ir hronisks glomerulonefrīts (22,2 %) un diabētiska nefropātija (22,2 %) (sk. 1. att.).
No 43 pētījumā iekļautajiem pacientiem 25 (58,1 %) bija nefrologa uzraudzībā pirms NAT sākuma, bet 18 pacienti (41,9 %) pirms dialīzes sākuma nefrologa konsultācijas nesaņēma. Savukārt no 27 pacientiem, kuriem dialīze bija jāsāk akūti, pastāvīgā nefrologa uzraudzībā bija 13 (48,1 %) pacienti, kas liecina, ka ne visi pacienti, kuri ir pastāvīgā nefrologa uzraudzībā, nieru aizstājterapiju sāk laikus.
Divdesmit septiņi pacienti PD sāka suboptimālā laikā, un galvenie iemesli ir: strauji progresējoša nieru mazspēja – 5 (18,5 %), urēmiska intoksikācija – 16 (59,3 %), pacienta nelīdzestība – 4 (14,8 %), aizkavēta NAT plānošana – 5 (18,5 %) un klīniskas dabas problēmas (akūts koronārs sindroms) – viens pacients (3,7%).
1. tabula. Pētījumā iekļauto pacientu raksturojums / Characteristics of patients included in the study
| Raksturlielums | Visi pacienti (n = 43) | Plānoti sākta peritoneālā dialīze (n = 16) | Akūti sākta peritoneālā dialīze (n = 27) |
|---|---|---|---|
| Vidējais vecums, gadi | 58,5 | 60,6 | 56,7 |
| Sieviešu skaits, % | 46,4 | 60,0 | 38,8 |
| Vīriešu skaits, % | 53,6 | 40,0 | 61,2 |
| Hroniskas nieru slimības cēlonis: | |||
| Diabētiska nefropātija, % | 18,6 | 12,5 | 22,2 |
| Glomerulonefrīts, % | 20,9 | 18,8 | 22,2 |
| Hipertensīva nefropātija, % | 16,3 | 18,8 | 14,8 |
| Nieru policistoze, % | 9,3 | 12,5 | 7,4 |
| Hronisks intersticiāls nefrīts, % | 9,3 | 12,5 | 7,4 |
| Nefroskleroze, % | 14,0 | 6,1 | 18,6 |
| Cits, % | 11,6 | 18,8 | 7,4 |
1. attēls. Pētījumā iekļauto pacientu iedalījums pēc HNS pamatslimības / Characteristics of patients included in the study – the distribution of the underlying CKD disease
No 27 pacientiem, kuri dialīzi iesāka akūti nefrologa uzraudzībā, bija 13 pacienti. Četriem (30,8 %) pacientiem suboptimālā laikā uzsāktas PD iemesls bija strauji progresējoša nieru mazspēja, urēmiska intoksikācija – 4 (30,8 %) pacientiem, aizkavēta plānošana – diviem (15,4 %) pacientiem, pacienta nelīdzestība – diviem (15,4 %), klīniskas dabas problēmas – vienam (7,6 %) pacientam. Savukārt pacientiem, kuri nebija nefrologa uzraudzībā pirms NAT, galvenais novēloti sāktas PD iemesls bija urēmiska intoksikācija – 12 (85,8 %) pacientiem, vienam (7,1 %) pacientam – strauji progresējoša nieru mazspēja un vienam (7,1 %) – pacienta nelīdzestība (sk. 2. att.).
Nav pierādīta statistiski ticama atšķirība akūti sākta PD iemeslu sadalījumā starp pacientiem, kuri bija nefrologa uzraudzībā, un pacientiem, kuri nefrologa uzraudzībā nebija (p = 0,058), tomēr p vērtība 0,058 rāda, ka sadalījums tuvojas ticamības robežai.
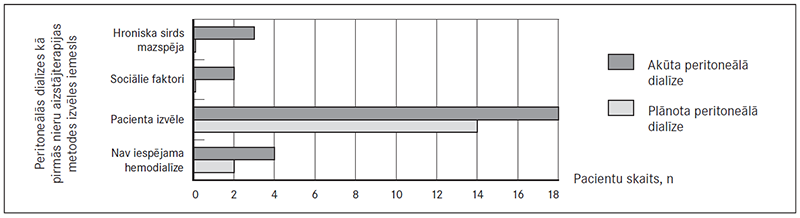
No visiem analīzē iekļautajiem pacientiem 34 (74,4 %) pacienti paši izvēlējās peritoneālo dialīzi kā pirmo nieru aizstājterapiju. Diviem (4,7 %) pacientiem peritoneālo dialīzi uzsāka sociālo faktoru dēļ – ierobežotas pacienta pārvietošanās iespējas, dzīvesvietas atrašanās attālināti no hemodialīzes nodaļas. Sešiem (14,0 %) pacientiem izvēlētas PD metodes iemesls bija neiespējama hemodialīze – grūtības izveidot asinsvadu pieeju hemodialīzei, centrālā venozā katetra sepse un disfunkcija. Trim (7,0 %) pacientiem peritoneālā dialīze bija uzsākta hroniskas sirds mazspējas dēļ.
Plānotas PD grupā 14 (87,5 %) pacienti peritoneālās dialīzes metodi izvēlējās paši un divi (12,5 %) pacienti – neiespējamas hemodialīzes dēļ. Akūtas PD grupā galvenais iemesls peritoneālās dialīzes sākumam bija pacienta izvēle – 18 (66,7 %) gadījumos, 4 (14,8 %) pacientiem – neiespējama HD, diviem (7,4 %) – sociālie faktori un 3 (11,1 %) pacientiem – hroniska sirds mazspēja (sk. 3. att.). Starp plānoti un akūti sāktas PD grupām peritoneālās dialīzes kā pirmās NAT metodes izvēles iemeslu sadalījumā nav pierādīta statistiski ticama atšķirība (p = 0,310).
Specifisko peritoneālās dialīzes komplikāciju (peritonīts, PD katetra izejas atveres infekcija, tuneļinfekcija, PD katetra disfunkcija, sūce, trūce) attīstība tika vērtēta divu mēnešu laikā pēc dialīzes uzsākšanas.
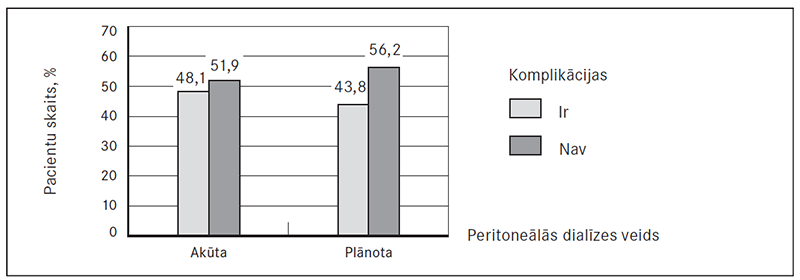
No 43 pētījumā iekļautajiem pacientiem 20 (46,5 %) pacientiem attīstījušās specifiskās PD komplikācijas un 23 (53,5 %) pacientiem komplikāciju novērošanas laikā nebija. Akūtas dialīzes grupā PD komplikācijas attīstījušās 13 pacientiem jeb 48,1 % gadījumu, plānotas dialīzes grupā – 7 pacientiem jeb 43,8 % gadījumu (sk. 4. att.). Statistiski ticamu atšķirību komplikāciju biežumā starp abām pacientu grupām nav (p = 0,780).
Stacionēšanas ilgums PD katetra implantācijai, PD uzsākšanai un apmācībai, komplikāciju ārstēšanai visiem novērotajiem pacientiem vidēji ir 35,65 dienas. Akūti sāktas PD pacientu grupā vidējais stacionēšanas ilgums ir 41,33 dienas. Plānoti sāktas PD pacientu grupā vidējais hospitalizācijas dienu skaits ir 26,06 dienas (sk. 5. att.). Akūti sāktas PD pacientu grupā hospitalizācija ir statistiski ticami ilgāka nekā plānotas PD pacientu grupā (p = 0,048).
2. attēls. Akūti sāktas peritoneālās dialīzes iemesli / Causes of acute started peritoneal dialysis

3. attēls. Peritoneālās dialīzes kā pirmās nieru aizstājterapijas metodes izvēles iemesli / Causes of choice peritoneal dialysis as a first renal replacement therapy
4. attēls. Specifiskās peritoneālās dialīzes komplikācijas / Specific peritoneal dialysis complications
5. attēls. Hospitalizācijas ilgums / Duration of hospitalisation

Diskusija
Pētījuma mērķis bija izvērtēt incidento HNS 5. stadijas pacientu peritoneālās dialīzes uzsākšanas veidu (akūts vai plānveida), komplikāciju biežumu un hospitalizācijas ilgumu, kā arī akūti sāktas dialīzes iemeslus vienā nefroloģijas centrā.
Paula Stradiņa Klīniskās universitātes slimnīcas Nefroloģijas centrā 2012.–2013. gadā peritoneālo dialīzi sāka 43 pacienti. Analizēto pacientu hroniskas nieru slimības biežākie cēloņi ir hronisks glomerulonefrīts (20,9 %) un diabētiska nefropātija (18,6 %). ASV Nieru slimību reģistra dati liecina, ka 2011. gadā diabētiska nefropātija kā HNS cēlonis slimniekiem ar terminālu nieru mazspēju ieņem pirmo vietu (44 %) starp citiem HNS cēloņiem, bet glomerulonefrīts ir otrajā vietā [28].
2004. gadā tika publicēts kāda Horvātijas centra pētījums, kurā analizēta nieru aizstājterapijas 35 gadu pieredze (no 1966. līdz 2001. gadam). Šajā periodā primārs hroniskas nieru slimības cēloņu sadalījums bija šāds: no 1966. līdz 1979. gadam galvenais cēlonis bija glomerulonefrīts – 62 %, pielonefrīts – 21,1 % pacientu, bet diabētiska nefropātija – tikai vienam pētījumā iekļautajam pacientam. No 1980. līdz 1989. gadam glomerulonefrīts bija 31,6 %, diabētiska nefropātija – 10,4 % novēroto pacientu. Laika periodā no 1999. līdz 2001. gadam glomerulonefrīts kā hroniskas nieru mazspējas cēlonis tika konstatēts tikai 18 % pacientu, bet diabētiska nefropātija – jau 24,9 %. Laika gaitā mainās HNS cēloņu sadalījums, pieaug diabētiskās nefropātijas īpatsvars [22].
Šajā pētījumā 62,8 % iekļauto pacientu NAT sāka akūti. Novēlots dialīzes sākums ir aktuāla problēma daudzās pasaules valstīs. Pētījumi rāda, ka vairāk nekā puse terminālas nieru mazspējas slimnieku dialīzi sāk akūti, suboptimālā laikā, kā arī vidēji 60–70 % pacientu pie nefrologa nonāk novēloti, jau pirmsdialīzes periodā [1, 18, 19].
Nefrologa uzraudzībā pirms NAT sākuma bija 58,1 % no analīzē iekļautajiem pacientiem, un 48,1 % no šiem pacientiem dialīzi uzsāka akūti. Vairākos pētījumos tika salīdzināti pacientu parametri atkarībā no laika, kad pacienti vērsušies pie nefrologa. Visos pētījumos tika pierādīts, ka hroniskas nieru slimības slimnieku agrīna nefrologa uzraudzība asociējās ar labāku pacienta vispārējo stāvokli, labāku blakusslimību un hroniskas nieru slimības komplikāciju kompensāciju, īsāku hospitalizāciju, mazāku mirstību, kā arī ietekmē NAT metodes izvēli peritoneālās dialīzes labā [12, 15, 21, 25].
Pētījumā tika novērots, ka biežākie akūta peritoneālās dialīzes sākuma iemesli ir strauji progresējoša nieru mazspēja un urēmiska intoksikācija, turklāt urēmiska intoksikācija ir biežākais iemesls pacientiem, kuri nebija nefrologa uzraudzībā. Literatūrā pieejami vairāki pētījumi optimālā un suboptimālā laikā uzsāktas dialīzes iznākumu salīdzināšanai, tomēr nav lielu pētījumu, kuros uzmanība būtu pievērsta novēlotas dialīzes iemeslu noskaidrošanai. 2013. gadā tika publicēts pētījums, kurā analizēja suboptimālā laikā sāktas dialīzes cēloņus pacientiem, kuri bija nefrologa uzraudzībā vismaz 12 mēnešus pirms NAT sākuma. Šajā pētījumā 52,4 % dialīzi uzsāka suboptimāli un galvenie iemesli bija šādi: ar pacientu saistīta aizkavēšanās, akūta nieru mazspēja uz hroniskas nieru slimības fona, ķirurģiska aizkavēšanās pieejas izveidošanā un novēlota lēmuma pieņemšana NAT uzsākšanai [13].
Zināms, ka peritoneālā dialīze ir labākā metode, uzsākot nieru aizstājterapiju, jo ilgāk saglabājas nieru reziduāla funkcija, kā arī vairākos pētījumos pierādīta zemāka PD pacientu mirstība pirmajos 2–3 ārstēšanas gados, salīdzinot ar HD pacientiem. Šajā darbā tika novērtēti faktori, kuri noteica tieši PD izvēli kā pirmās nieru aizstājterapijas metodi. Lielākā daļa pacientu (74,4 %) peritoneālo dialīzi izvēlējās paši, 14 % novēroto pacientu PD bija izvēlēta neiespējamas hemodialīzes dēļ, 4,7 % – sociālu faktoru dēļ un 7 % – hroniskas sirds mazspējas dēļ [2, 17, 18].
Specifiskās PD komplikācijas attīstījās 46,5 % pētījumā iekļauto pacientu. Akūti sāktas dialīzes grupā – 48,1 % gadījumu un plānoti sāktas dialīzes pacientu grupā – 43,8 % gadījumu, kas parāda, ka nav statistiski ticamu atšķirību komplikāciju attīstības biežumā, PD akūta vai plānveida. Citos pētījumos ir līdzīgi rezultāti. 2006. gadā Dānijā tika veikts pētījums, kurā parādīts, ka akūts PD sākums nav saistīts ar biežākām infekciozām PD komplikācijām, savukārt mehāniskas PD komplikācijas ir biežākas pacientiem ar akūtu dialīzes sākumu [23]. 2012. gada pētījums Kalifornijā parādīja, ka infekciozas PD komplikācijas, ar PD katetru saistītas un citas specifiskas PD komplikācijas ir sastopamas vienādi bieži gan akūti, gan plānoti sāktas PD grupās [11].
Šajā pētījumā analizēts hospitalizācijas ilgums PD katetra implantācijai, PD uzsākšanai un pacientu apmācībai, komplikāciju ārstēšanai divās pacientu grupās ir statistiski ticami atšķirīgs. Akūti sāktas dialīzes grupā stacionēšanas ilgums vidēji ir 41,3 dienas, plānoti sāktas PD – 26,06 dienas. Rezultāti parāda, ka, laikus nosūtot pacientus pie nefrologa, laikus plānojot NAT sākumu, rūpīgi kontrolējot HNS sarežģījumus, iespējams samazināt pacientu hospitalizācijas ilgumu un ārstēšanas izmaksas stacionārā. 2008. gadā Taivānas pētījumā parādīts, ka pacientiem, kuri uzsāk dialīzi plānoti, ar augstāku GFĀ līmeni, ir īsāka hospitalizācija un retākas atkārtotas hospitalizācijas komplikāciju ārstēšanai [26]. Ir aprēķināts, ka Kanādā 2005. gadā slimnīcu izmaksas neplānotai dialīzei bija 33 miljoni dolāru. Pēc prognozēm, samazinot uz pusi neplānotas dialīzes gadījumu skaitu, gada laikā izdotos ietaupīt no 13 līdz 16 miljoniem dolāru [28].
Šajā pētījumā tika retrospektīvi analizēts peritoneālās dialīzes uzsākšanas veids – akūti vai plānveidā, kā arī akūta sākuma iemesli un to ietekme uz komplikāciju attīstību un hospitalizācijas ilgumu. Kopumā rezultāti parādīja, ka galveno faktoru ietekmi, kas nosaka dialīzes novēloto sākumu, iespējams mazināt. Veiksmīga dažādu specialitāšu ārstu, nefrologa un pacienta sadarbība var ietekmēt NAT uzsākšanas laika plānošanu, uzlabot HNS pacienta dzīves kvalitāti, novērst nepietiekamu terapiju, samazināt ārstēšanas izmaksas un mirstību.
Pētījumā iekļauts neliels dalībnieku skaits, tāpēc tas nedod iespēju iegūtos datus attiecināt uz visu PD slimnieku populāciju, tomēr tas raksturo peritoneālās dialīzes programmas situāciju vienā nefroloģijas centrā 2012. un 2013. gadā.
Secinājumi
- Hroniskas nieru slimības biežākie cēloņi novērotajiem pacientiem ir diabētiska nefropātija un glomerulonefrīts.
- Divu gadu (2012. un 2013. gadā) periodā hroniskas nieru slimības 5. stadijas pacienti Nefroloģijas centrā 62,8 % gadījumu peritoneālo dialīzi uzsāk vēlīni. Pat pacientiem, kuri atrodas pastāvīgā nefrologa novērošanā, konstatēts novēlots peritoneālās dialīzes sākums.
- Biežākie iemesli akūti sāktai nieru aizstājterapijai ir strauji progresējoša nieru mazspēja un urēmiska intoksikācija.
- Lielākā daļa jeb 74,4 % pacientu peritoneālo dialīzi kā pirmo nieru aizstājterapijas metodi izvēlējās paši.
- Laikus sāktas peritoneālās dialīzes pacientiem novēro tendenci retākai komplikāciju attīstībai.
- Laikus plānojot un sākot peritoneālo dialīzi, iespējams samazināt pacientu hospitalizācijas ilgumu, līdz ar to arī ārstēšanas izmaksas.
Abstract
Assessment of Peritoneal Dialysis Initiation in a Nephrology Centre
The aim of the research “Assessment of Peritoneal Dialysis Initiation in a Nephrology Centre” was to evaluate the initial stage of peritoneal dialysis of chronic kidney disease incident patients (acute or planned), incidence of complications, duration of hospitalisation and causes of late initiation of dialysis in one centre of nephrology.
In order to achieve the objective of the research, 43 patients were enrolled in the study. All patients began peritoneal dialysis as a first modality of renal replacement therapy in 2012 and 2013. The patients were divided into two groups according to the start of dialysis – acute or planned. Incidence of complications and duration of hospitalisation were compared in order to evaluate the results, and causes of acute start of peritoneal dialysis were determined.
The statistical analysis of the data was performed by using Microsoft Office Excel and IBM SPSS computer programs.
The results show that 62.8 % of all patients initiated dialysis in the acute way, the most common causes of late start of dialysis are a rapidly progressing renal failure and uremic intoxication. Of all patients included in the research, 48.1 % had a permanent nephrologist’s supervision before starting kidney replacement therapy.
Early complications in the acute peritoneal dialysis group are slightly more frequent than in the planned group – 48.1 % versus 43.8 %. In the planned PD group, median number of hospitalisations days was 26.4, in acute PD group – 42.9.
According to the research data, it is possible to conclude that most chronic renal failure patients initiated dialysis in a suboptimal level, even patients who were under supervision of a nephrologist had late renal replacement therapy start. Risk of early complications of peritoneal dialysis is not higher in patients with acute dialysis initiation, while the duration of hospitalisation is higher, so the timely planning of peritoneal dialysis can reduce the duration of hospitalisation and the cost of treatment.
Literatūra
- Kuzema V., Pētersons A., Lejnieks A. Anēmijas ārstēšanas ietekme uz hroniskas nieru slimības progresēšanu slimniekiem pirmsdialīzes periodā // RSU Zinātniskie raksti: 2011. – 1. sēj. – Rīga: RSU, 2011; 96.–104. lpp.
- Pētersons A. Nieru slimības: Nieru aizstājterapija // Klīniskā medicīna – 1. izd. – Red. Lejnieks A. – Rīga: Medicīnas apgāds, 2010. – 753.–771. lpp.
- Bargman J., Skorecki K. Chronic kidney disease // Haririson’s nephrology and acid-base disorders / Ed. by Jameson J. L., Loscalzo J. – 17th ed. – New York: McGraw-Hill, 2010. – Pp. 113–115.
- Beaulieu M. C., Curtis B. M., Levin A. The role of the chronic kidney disease clinic // Chronic kidney disease, dialysis, and transplantation / Ed. by Himmelfarb J., Sayegh M. H. – 3rd ed. – Philadelphia: Saunders, 2010. – Pp. 78–81.
- Boeschoten E., Dekker F, Krediet R., et al. Netherlands cooperative study on the adequacy of dialysis. Final report, Necosad 2003 // http://www.necosad.nl/ (sk. 05.04.2013.).
- Churchill D. N., Blake P. G., Jindal K. K., et al. Clinical practice guidelines for initiation of dialysis. – Canadian Society of Nephrology // Journal of the American Society of Nephrology, 1999; 10 (13): 289–291.
- Cooper B., Branley P., Bulfone L., et al. The initiating dialysis early and late (IDEAL) study: study rationale and design // Peritoneal Dialysis International, 2004; 24: 176–181.
- Cooper B., Branley P., Bulfone L., et al. A randomized, controlled trial of early versus late initiation of dialysis // The New England Journal of Medicine, 2010; 363: 609–619.
- ERA-EDTA Registry: ERA-EDTA Registry annual report 2010. Academic Medical Center, Department of Medical Informatics. – Amsterdam, 2012. – Pp. 82–115.
- ERA-EDTA Registry: ERA-EDTA Registry annual report 2011. Academic Medical Center, Department of Medical Informatics. – Amsterdam, 2013. – Pp. 82–115.
- Ghaffari A. Urgent-start peritoneal dialysis: a quality improvement report // American Journal of Kidney Diseases, 2012; 59 (3): 400–408.
- Hommel K., Madsen M., Kamper A. L. The importance of early referral for the treatment of chronic kidney disease: a Danish nationwide cohort study // BMC Nephrology, 2012; 10: 13–108.
- Hughes S. A., Mendelssohn J. G., Tobe S. W., et al. Factors associated with suboptimal initiation of dialysis despite early nephrologist referral // Nephrology Dialysis Transplantation, 2013; 28 (2): 392–397.
- Kellum J. A., Bellomo R., Ronco C., et al. Continuous renal replacement therapy. – New York: Oxford University Press, 2010. – Pp. 39–40.
- Kinchen K. S., Sadler J., Fink N., et al. The timing of specialist evaluation in chronic kidney disease and mortality // Annals of Internal Medicine, 2002; 137 (6): 479–486.
- Levin A., Rocco M., Eknoyan G., et al. NKF-DOQI guidelines. 2006 Updates clinical practice guidelines and recommendations: hemodialysis adequacy, peritoneal dialysis adequacy, vascular access // http://www.kidney.org/professionals/KDOQI/guidelines_commen… (sk. 14.04.2013.).
- Lukowsky L. R. Factors associated with mortality in patients with end-stage renal disease during the first and second years after a dialysis initiation // Dissertation, Abstract. – Los Angeles: University of California, 2012: ii–iii.
- Marron B., Ortiz A., Sequera P., et al. Impact of end-stage renal disease care in planned dialysis start and type of renal replacement therapy – a Spanish multicentre experience // Nephrology Dialysis Transplantation, 2006; 21 (2): ii51–ii55.
- Mendelssohn D. C., Curtis B., Yeates K., et al. Suboptimal initiation of dialysis with and without early referral to a nephrologist // Nephrology Dialysis Transplantation, 2011; 26: 2959–2965.
- NKF-DOQI clinical practice guidelines for peritoneal dialysis adequacy. National Kidney Foundation – Dialysis outcomes quality initiative // American Journal of Kidney Diseases, 1997; 30 (2): 67–136.
- Obrador G. T., Pereira B. J. Early referral to the nephrologist and timely initiation of renal replacement therapy: a paradigm shift in the management of patients with chronic renal failure // American Journal of Kidney Diseases, 1998; 31 (3): 398–417.
- Orlić L., Matić-Glazar D., Vlahović A., et al. Incidence of chronic renal failure during 35 years at the Rijeka Clinical Hospital Center // Acta Medica Croatica, 2004; 58 (1): 73–77.
- Povlsen J. V., Ivarsen P. How to start the late referred ESRD patient urgently on chronic APD // Nephrology Dialysis Transplantation, 2006; 21 (2): ii56–ii59.
- Reeves J. H. Renal replacement therapy // Renal failure and replacement therapy / Ed. by Blakeley S. – London: Springer Verlag, 2008. – Pp. 53–54.
- Sabath E., Vega O., Correa-Rotter R. Early referral to the nephrologist: impact on initial hospitalization and the first 6 months of continuous ambulatory peritoneal dialysis // Revista de Investigación Clínica, 2003; 55 (5): 489–493.
- The CARI Guidelines: Caring for Australians with renal impairment. – Dialysis guidelines: Acceptance onto dialysis: 6th level of renal function at which to initiate dialysis // http://www.cari.org.au/DIALYSIS_accept_published/Level_of_r… (sk. 20.12.2013.).
- United States Renal Data System, USRDS 2013. Annual data report: Atlas of end-stage renal disease in the United States // National Institutes of Health, National Institute of Diabetes and Digestive and Kidney Disease, 2013: 229–344.
- Wai Kei Lo, Tze Hoi Kwan, Yiu Wing Ho, et al. Preparing patients for peritoneal dialysis // Peritoneal Dialysis International, 2008; 28 (3): 69–71.



